بیماریهای خود ایمنی
بیماریهای خود ایمنی ( Autoimmune Diseases) گروهی از اختلالات سیستم ایمنی هستند که در آنها سیستم ایمنی بدن به اشتباه به بافتها و سلولهای خود بدن حمله میکند. به طور معمول، سیستم ایمنی بدن از بدن در برابر عفونتها و عوامل بیماریزا محافظت میکند، اما در بیماریهای خود ایمنی، این سیستم به بخشی از بدن به عنوان عامل خارجی حمله میکند و باعث ایجاد التهاب و آسیب به بافتها میشود.
نمونههای رایج بیماریهای خود ایمنی:
1. آرتریت روماتوئید (Rheumatoid Arthritis): این بیماری باعث التهاب مفاصل و در نهایت تخریب آنها میشود.
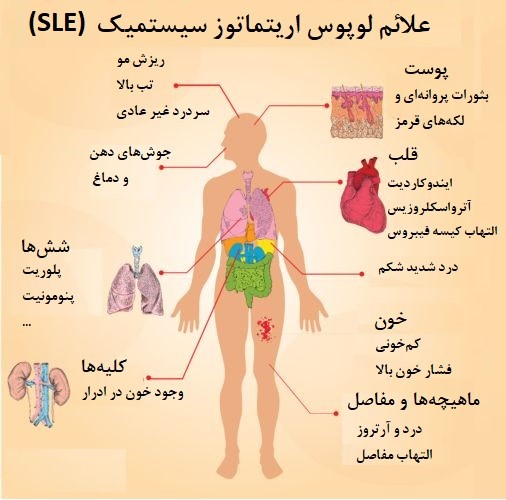
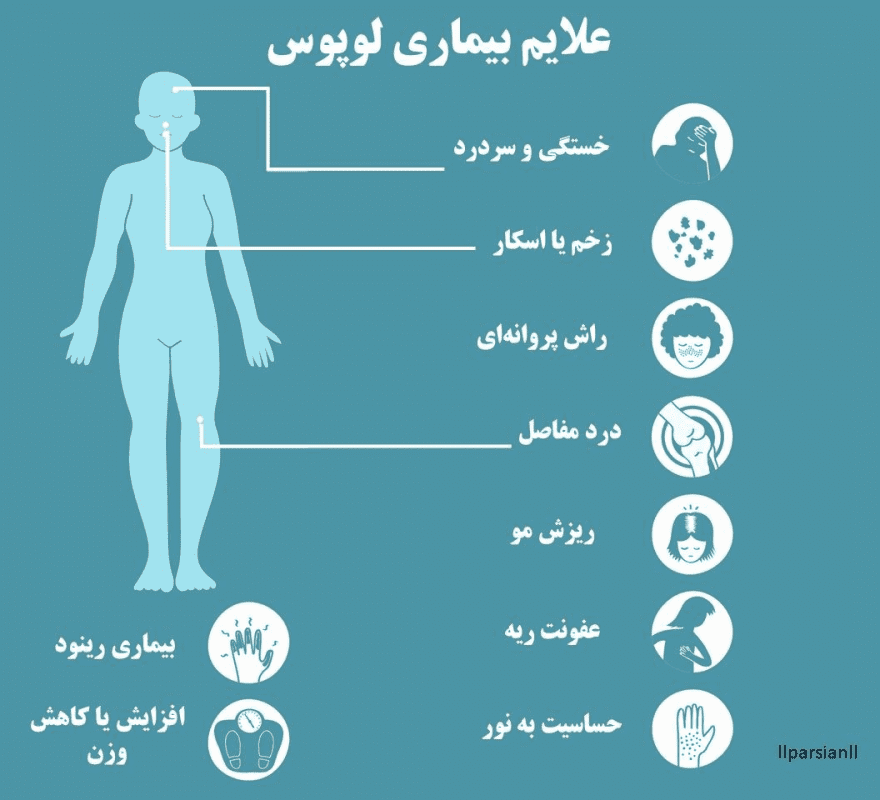
2. لوپوس (Systemic Lupus Erythematosus – SLE): لوپوس میتواند بخشهای مختلف بدن از جمله پوست، مفاصل، کلیهها، و قلب را تحت تأثیر قرار دهد.
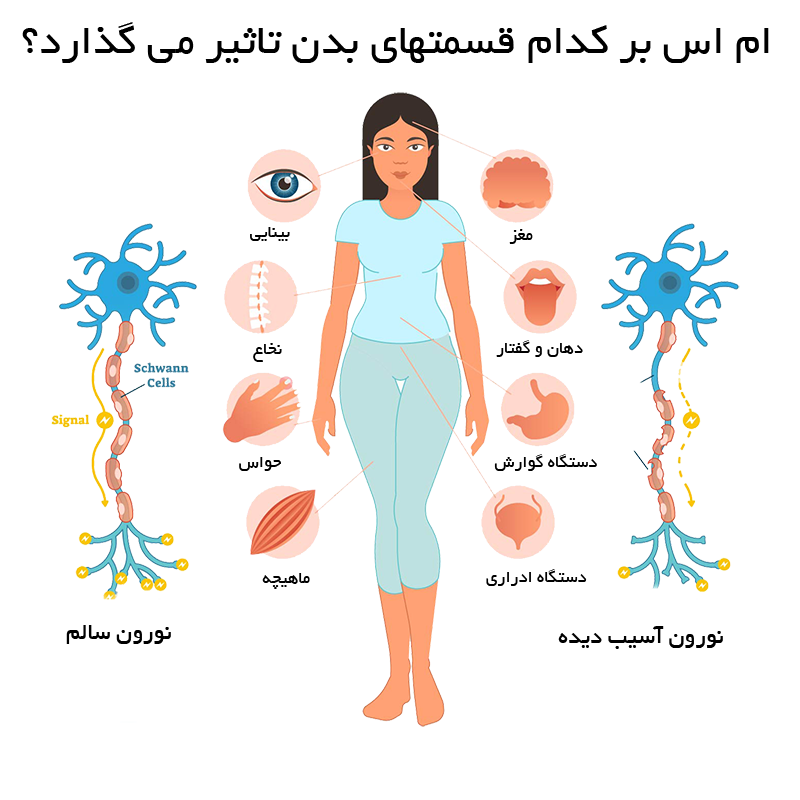
3. مولتیپل اسکلروزیس (Multiple Sclerosis – MS): در این بیماری، سیستم ایمنی به غلاف میلین (پوشش محافظ اعصاب) در مغز و نخاع حمله میکند، که منجر به مشکلات عصبی میشود.
4. بیماری سلیاک (Celiac Disease): این بیماری باعث میشود که سیستم ایمنی به پروتئین گلوتن حمله کرده و روده کوچک را تخریب کند.

5. دیابت نوع ۱ (Type 1 Diabetes): در این بیماری، سیستم ایمنی به سلولهای تولید کننده انسولین در پانکراس حمله میکند.

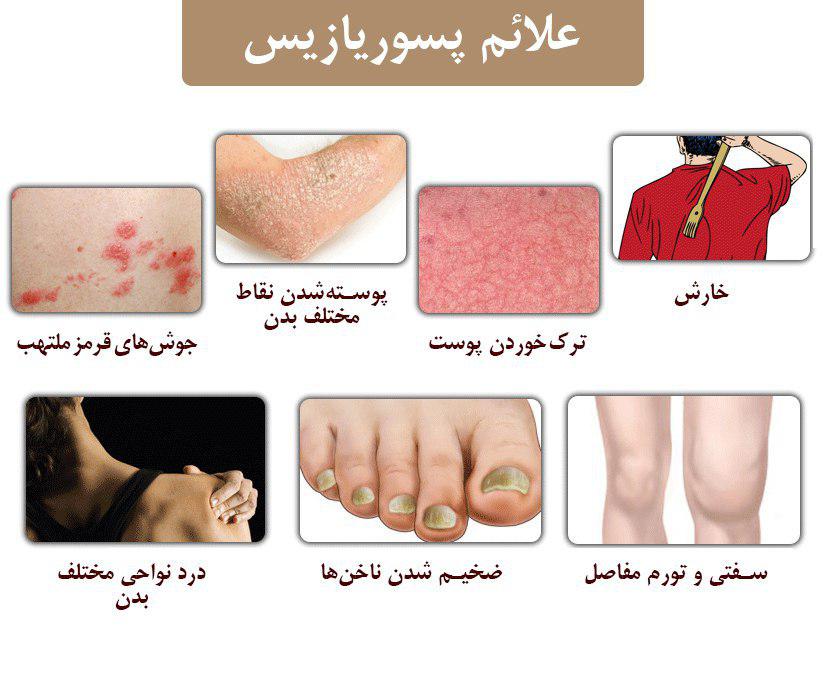
6. پسوریازیس (Psoriasis): یک بیماری پوستی که باعث میشود سلولهای پوستی به سرعت رشد کرده و به صورت پوسته پوستههای ضخیم و قرمز ظاهر شوند.
7. هاشیموتو (Hashimoto’s Thyroiditis): در این بیماری، سیستم ایمنی به غده تیروئید حمله میکند و باعث کاهش فعالیت آن میشود.
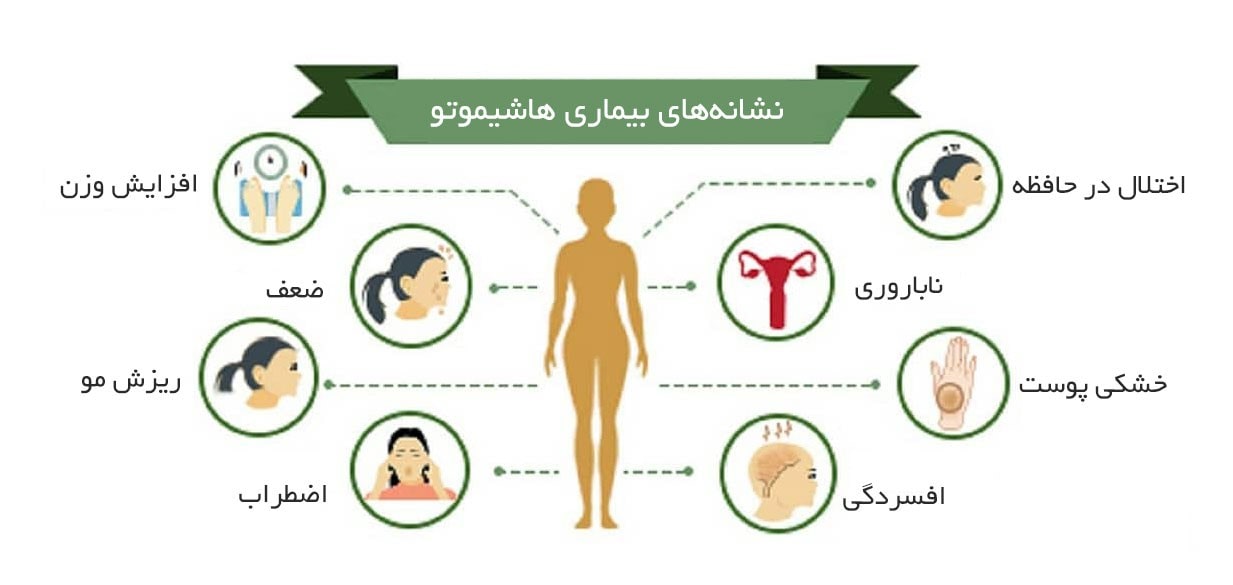
عوامل ایجاد بیماریهای خود ایمنی:
1. ژنتیک: برخی از این بیماریها به صورت ژنتیکی منتقل میشوند و افرادی که اعضای خانواده مبتلا به این بیماریها دارند، بیشتر در معرض خطر هستند.
2. عوامل محیطی: عفونتها، سموم، و مواد شیمیایی میتوانند باعث فعال شدن بیماریهای خود ایمنی شوند.
3. هورمونها: برخی از بیماریهای خود ایمنی بیشتر در زنان رخ میدهند، که نشاندهنده نقش هورمونها در این بیماریها است.
4. استرس: استرس مزمن میتواند عامل تشدید بیماریهای خود ایمنی باشد.
درمان:
بیماریهای خود ایمنی قابل درمان کامل نیستند، اما میتوانند با مدیریت مناسب تحت کنترل قرار گیرند. درمانها شامل داروهای ضد التهابی، داروهای سرکوب کننده سیستم ایمنی، و تغییرات سبک زندگی میشوند. برخی از روشهای درمانی نیز ممکن است شامل فیزیوتراپی، تغییر رژیم غذایی و مشاوره روانشناسی باشد.
تشخیص بیماریهای خود ایمنی:
تشخیص بیماریهای خود ایمنی معمولاً پیچیده است و ممکن است مدت زمان زیادی طول بکشد. دلیل این امر این است که علائم این بیماریها معمولاً غیر اختصاصی و مشابه با سایر بیماریها هستند. برای تشخیص صحیح، پزشکان معمولاً از ترکیبی از روشها استفاده میکنند:
1. سابقه پزشکی و معاینه بالینی: پزشک ابتدا با بررسی علائم و سابقه خانوادگی بیمار، احتمال وجود بیماری خود ایمنی را بررسی میکند.
2. آزمایشهای خونی:
•آنتیبادیهای خود ایمنی: وجود آنتیبادیهای خاصی که به بافتهای بدن حمله میکنند، مانند آنتیبادیهای ضد هستهای (ANA)، میتواند نشاندهنده وجود یک بیماری خود ایمنی باشد.
•سرعت رسوب گلبولهای قرمز (ESR) و پروتئین C واکنشی (CRP): این آزمایشها نشاندهنده وجود التهاب در بدن هستند که ممکن است به دلیل یک بیماری خود ایمنی باشد.
3. تصویربرداری:
•MRI و CT Scan: برای بررسی آسیب به اندامهای داخلی یا سیستم عصبی استفاده میشود.
•اولتراسوند و رادیوگرافی: برای بررسی مفاصل و استخوانها در بیماران مبتلا به آرتریت روماتوئید و سایر بیماریهای مرتبط.
4. بیوپسی: گاهی اوقات برای تشخیص دقیقتر، نمونهبرداری از بافتهای آسیبدیده لازم است.
مدیریت و درمان بیماریهای خود ایمنی:
مدیریت بیماریهای خود ایمنی به طور کلی شامل کنترل علائم، کاهش التهاب، و جلوگیری از آسیب بیشتر به بافتها است. بسته به نوع و شدت بیماری، روشهای مختلف درمانی ممکن است تجویز شود:
1. داروهای ضد التهاب غیر استروئیدی (NSAIDs): این داروها مانند ایبوپروفن و ناپروکسن برای کاهش درد و التهاب استفاده میشوند.
2. کورتیکواستروئیدها: داروهایی مانند پردنیزون که قویتر از NSAIDs هستند و برای کاهش التهاب شدید و سرکوب سیستم ایمنی استفاده میشوند.
3. داروهای سرکوب کننده سیستم ایمنی: داروهایی مانند متوترکسات، آزاتیوپرین و سیکلوسپورین که فعالیت سیستم ایمنی را کاهش میدهند تا حملات به بافتهای بدن کاهش یابد.
4. بیولوژیکها: این داروهای جدیدتر هدفهای خاصی در سیستم ایمنی دارند و میتوانند به طور مؤثرتری بیماریهای خود ایمنی را کنترل کنند. بیولوژیکها شامل داروهایی مانند اینفلیکسیماب و آدالیموماب هستند.
5. تغییرات سبک زندگی:
•تغذیه مناسب: برخی مواد غذایی ممکن است علائم بیماری را تشدید کنند یا به کنترل آنها کمک کنند. برای مثال، در بیماری سلیاک، اجتناب از گلوتن ضروری است.
•مدیریت استرس: استفاده از تکنیکهای کاهش استرس مانند یوگا، مدیتیشن، و تنفس عمیق میتواند به مدیریت علائم کمک کند.
•فعالیت بدنی: ورزش منظم میتواند به کاهش التهاب و تقویت سیستم ایمنی کمک کند، البته باید تحت نظارت پزشک انجام شود تا از آسیبهای احتمالی جلوگیری شود.
6. پشتیبانی روانی: زندگی با یک بیماری مزمن خود ایمنی میتواند چالشبرانگیز باشد. پشتیبانی روانی از طریق مشاوره، گروههای حمایتی، و تکنیکهای مدیریت استرس میتواند به بیماران کمک کند تا بهتر با بیماری خود کنار بیایند.
تحقیقات و درمانهای جدید:
تحقیقات در زمینه بیماریهای خود ایمنی همچنان ادامه دارد و محققان به دنبال پیدا کردن روشهای جدید برای درمان و حتی پیشگیری از این بیماریها هستند. برخی از روشهای درمانی جدید شامل:
1. درمانهای ژنتیکی: با استفاده از تکنیکهای ویرایش ژن، محققان به دنبال تغییر ژنهای معیوبی هستند که ممکن است باعث بیماریهای خود ایمنی شوند.
2. پیشگیری با واکسنها: در برخی از موارد، تلاشهایی برای توسعه واکسنهایی که بتوانند از فعال شدن سیستم ایمنی در برابر سلولهای بدن جلوگیری کنند، در حال انجام است.
3. استفاده از میکروبیوم روده: تحقیقات نشان میدهد که باکتریهای مفید در روده ممکن است نقش مهمی در تنظیم سیستم ایمنی داشته باشند. تغییرات در میکروبیوم روده میتواند به عنوان یک روش درمانی برای بیماریهای خود ایمنی مورد استفاده قرار گیرد.
تأثیرات روانی و اجتماعی بیماریهای خود ایمنی:
زندگی با یک بیماری خود ایمنی میتواند چالشهای روانی و اجتماعی قابل توجهی به همراه داشته باشد. این بیماریها اغلب مزمن و مادامالعمر هستند و میتوانند به طور قابل توجهی کیفیت زندگی فرد را تحت تأثیر قرار دهند. برخی از تأثیرات روانی و اجتماعی بیماریهای خود ایمنی شامل موارد زیر میشود:
1. افسردگی و اضطراب:
• ابتلا به یک بیماری مزمن و غیرقابل درمان میتواند باعث احساس ناامیدی، اضطراب، و افسردگی شود. نگرانی از آینده و ترس از بدتر شدن وضعیت بیماری میتواند استرس روانی زیادی به همراه داشته باشد.
2. خستگی مزمن:
• بسیاری از بیماران مبتلا به بیماریهای خود ایمنی دچار خستگی شدید و مداوم میشوند که میتواند انجام کارهای روزمره را دشوار کند. این خستگی نه تنها جسمی بلکه روانی نیز میتواند باشد.
3. مشکلات اجتماعی:
• به دلیل ماهیت متغیر بیماریهای خود ایمنی، افراد مبتلا ممکن است با مشکلاتی در محیط کار، تحصیل، و زندگی اجتماعی مواجه شوند. برای مثال، نیاز به مراقبتهای پزشکی مداوم یا دورههای مکرر بیماری میتواند بر توانایی آنها برای حفظ شغل یا روابط اجتماعی تأثیر بگذارد.
4. انزوای اجتماعی:
• برخی از بیماران ممکن است به دلیل علائم بیماری یا عدم درک اطرافیان از وضعیتشان احساس انزوا کنند. این مسئله میتواند به کاهش اعتماد به نفس و احساس تنهایی منجر شود.
5. تأثیر بر روابط خانوادگی:
• زندگی با یک بیماری خود ایمنی میتواند فشار زیادی بر روابط خانوادگی وارد کند. نیاز به حمایت مداوم از سوی اعضای خانواده و دوستان، همچنین تغییر در نقشها و مسئولیتها، میتواند به تنشها و استرسهای خانوادگی منجر شود.
در نهایت، با توجه به پیچیدگی و تنوع بیماریهای خود ایمنی، همکاری میان بیماران، خانوادهها، و متخصصان بهداشتی اهمیت حیاتی دارد تا بتوان کیفیت زندگی بیماران را بهبود بخشید و آنها را در مسیر مدیریت بهتر بیماری یاری کرد.
بدون دیدگاه